近日,黄荷凤院士课题组在Science Bulletin上发表了题为“Prevalence and related factors of antenatal depression in 11 provinces and cities of China: a 100,000 population-based study”的研究论文,这项囊括100,020名孕妇的全国性调查,覆盖华东、华南、华北、西部四大地理区域,是目前国内规模最大的围产期抑郁风险筛查,系统性揭示了中国产前抑郁风险的流行特征与防控策略。
妊娠期抑郁作为严重威胁母婴健康的公共卫生问题,其远期不良影响已涉及儿童神经发育、亲子互动质量等多个维度。目前中国产前抑郁的流行病学数据仍存在显著缺口,亟需通过大规模、多中心研究填补这一空白。该研究于2019年12月至2023年3月开展了一项横断面调查,从中国11个省市的27家公立医院纳入100,020名孕妇作为研究对象,覆盖中国东西南北四个地区。采用爱丁堡抑郁量表(Edinburgh Postnatal Depression Scale , EPDS)评估孕晚期抑郁症状,运用逻辑回归模型,系统分析多维度暴露因素与抑郁结局的关联。
研究发现:
1 每4名孕妇就有1人受抑郁困扰,地域与社会因素影响显著
轻度产前抑郁风险(EPDS >9)患病率高达 25.8%,中重度产前抑郁风险(EPDS >12)为 11.4%,相当于每 4 名孕妇中就有 1 人正经历抑郁困扰。值得关注的是,北方地区患病率最高(轻度30.8%;中重度15.7%),而东部地区最低(轻度24.5%;中重度10.6%),这与地区经济水平、心理健康资源分布及文化差异密切相关。
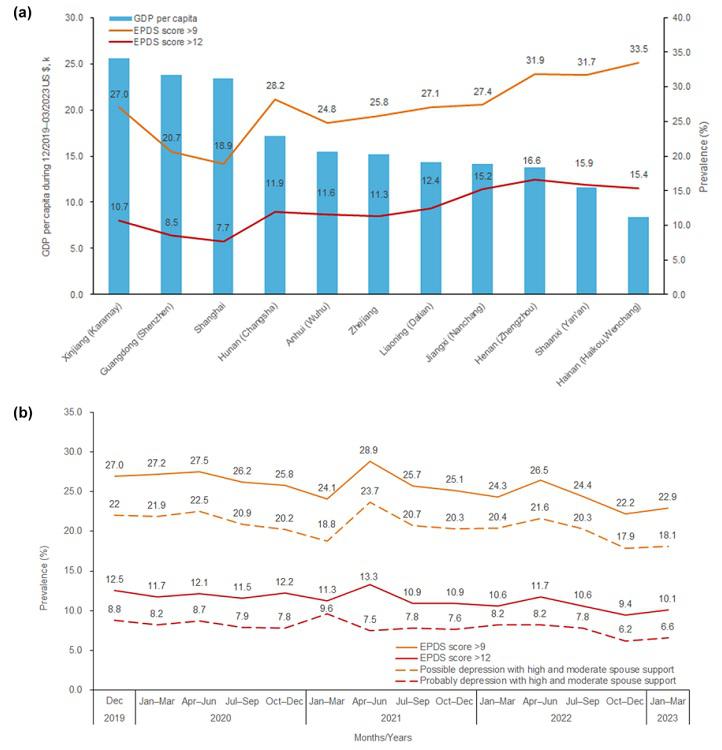
图1. 2019-2023年参与地区产前抑郁患病率及其与人均GDP的关系
2 产前抑郁关键风险因素包括:
1)社会经济劣势:低龄、无业、家庭年收入低、教育水平不足的孕妇风险显著升高;
2)心理支持缺失:伴侣、父母或公婆支持不足的孕妇,抑郁风险最高达 5 倍;
3)生活方式影响:睡眠质量差、孕期吸烟、饮酒均是产前抑郁的高危因素;
4)其他因素:意外妊娠、独居、未婚/离异、孕妇为独生子女及多胎妊娠者风险更高。
3 突破性发现:伴侣支持是“最强保护盾”
伴侣支持可挽救教育、职业、年龄等不均衡导致的抑郁风险增加,成为可干预的核心保护因素。如低收入群体中高配偶支持者抑郁率(27.9%)显著低于高收入但低配偶支持群体(45.9%)。
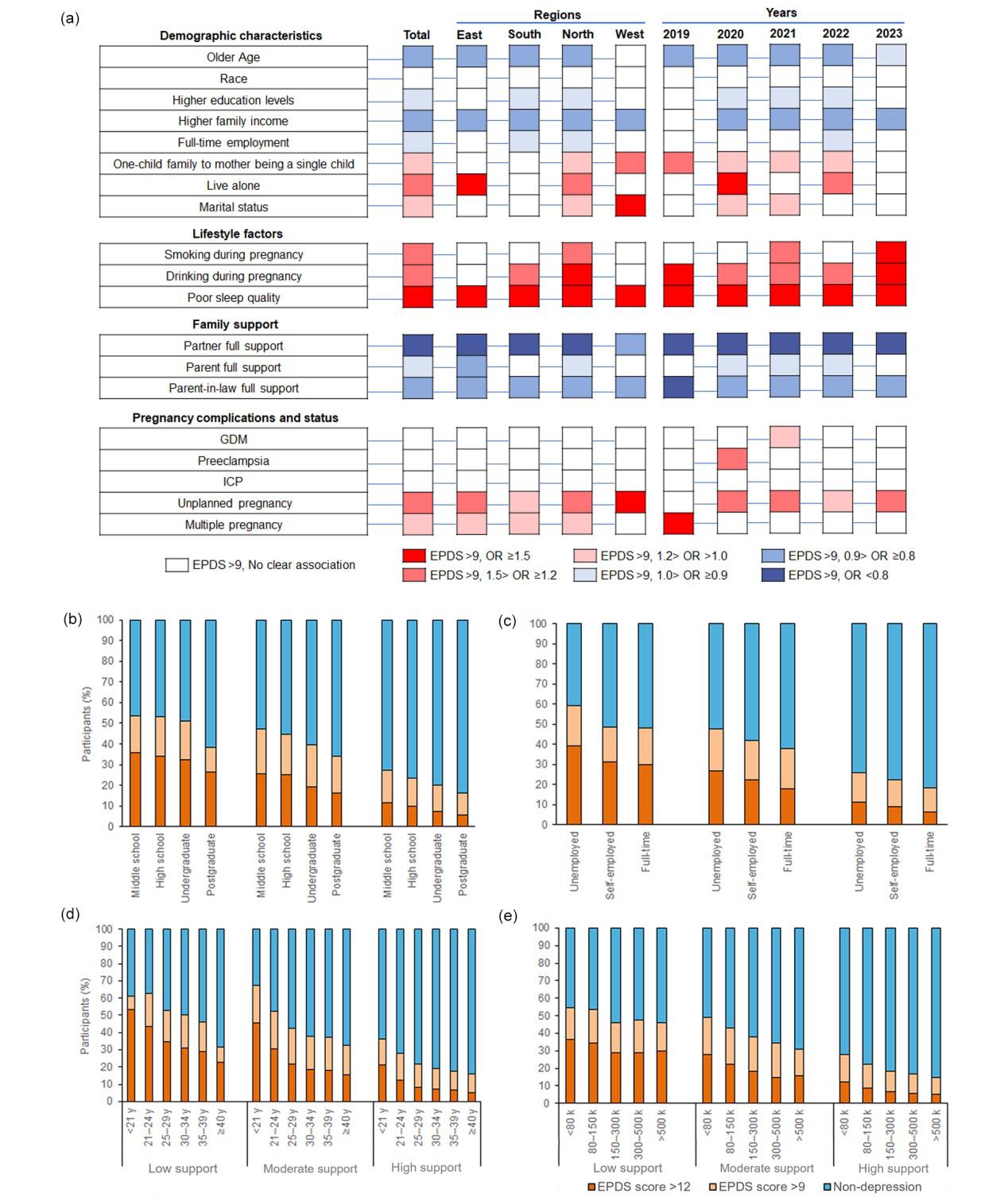
图2. (a)产前抑郁相关因素;(b-e)按伴侣支持水平分组后,不同教育程度、就业状态、年龄及家庭收入人群的产前抑郁患病率对比分析
黄荷凤院士团队联合全国11省市医疗机构,历时5年完成这一重大公共卫生研究。项目负责人黄荷凤院士指出:研究不仅揭示了经济水平-心理健康的关联,更证明了“低成本干预”的可行性——通过强化家庭支持、优化资源配置,可大幅提升围产期心理健康水平。未来,课题组将进一步推进产前抑郁预警模型的开发与纳入家庭核心成员干预的随机对照临床研究,为中国孕妇提供更精准、更可行的心理健康守护措施。黄荷凤院士、复旦大学附属妇产科医院吴琰婷教授,浙江大学医学院附属妇产科医院张丹教授为该文的通讯作者,复旦大学附属妇产科医院张晨博士为第一作者,段陈迟、刘含、绍兴市妇幼保健院徐华林为文章共同第一作者。













